Schnell erkannt, richtig behandelt: Wie Diagnostische Verfahren und Tests bei Peritonitis Leben retten
Attention: Sie stehen vor einer akuten Bauchschmerz-Situation, und die Frage ist: Handelt es sich um eine Peritonitis? Interest: Die korrekte Anwendung von Diagnostische Verfahren und Tests entscheidet oft innerhalb kurzer Zeit über Therapie und Prognose. Desire: In diesem Gastbeitrag lernen Sie praxisnah, welche Untersuchungen wann sinnvoll sind, wie Ergebnisse interpretiert werden und wie ein schnelles, interdisziplinäres Vorgehen aussieht. Action: Lesen Sie weiter — am Ende finden Sie klare Handlungsempfehlungen für den Notfall.
Bildgebende Diagnostik bei Peritonitis: Ultraschall, CT und MRT
Bei Verdacht auf Peritonitis sind bildgebende Verfahren essenziell, um Ursache und Ausmaß zu bestimmen. Welche Modalität wo ihre Stärken hat, erklärt sich meist aus klinischer Stabilität, Fragestellung und verfügbaren Ressourcen. In der Notaufnahme beginnt die Abklärung häufig mit Ultraschall; das CT gilt als Referenzverfahren für detaillierte Befunde.
Für ein tieferes Verständnis lohnt sich der Blick in weiterführende Übersichten: Auf der Seite Grundlagen der Peritonitis finden Sie kompakt Definitionen, typische Ursachen und grundlegende klinische Aspekte. Wer sich speziell für die Pathophysiologie der Bauchfellentzündung interessiert, erhält dort eine fundierte Erklärung, wie lokale Infekte, Perforationen oder systemische Entzündungsreaktionen das Peritoneum schädigen. Ergänzend beschreibt die Seite Symptome und Krankheitsverlauf, welche Warnzeichen auftreten können und wie sich ein akutes gegenüber einem chronischen Bild abgrenzt; diese Informationen helfen, die Auswahl der Diagnostische Verfahren und Tests gezielt zu begründen.
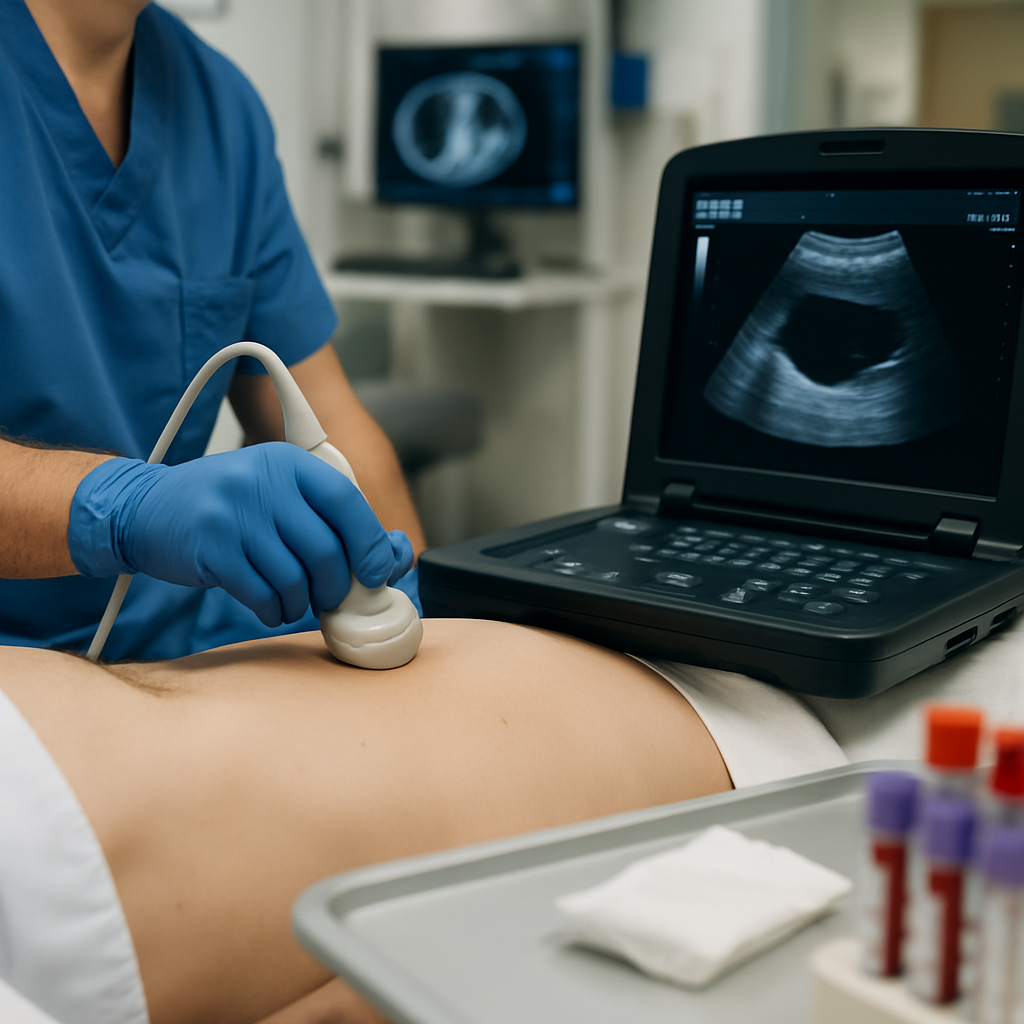
Ultraschall (Sonographie)
Der Ultraschall ist schnell, mobil und strahlungsfrei — ideale Voraussetzungen für die Erstdiagnostik, insbesondere bei instabilen Patienten oder schwangeren Patientinnen. Point-of-Care-Ultraschall (POCUS) ermöglicht die rasche Detektion freier Flüssigkeit, Abszesse oder dilatierter Darmschlingen.
Typische Einsatzszenarien: rasche Erkennung von Aszites, Lokalisation von abdominellen Kollektionen zur gezielten Punktion, Ersteinschätzung bei perfundierenden Beschwerden. Grenzen: Der Befund ist operatorabhängig; Meteorismus, Adipositas oder ausgedehnte freie Luft schränken die Aussagekraft ein.
Computertomographie (CT)
Das CT-Abdomen mit intravenösem Kontrast ist in vielen Kliniken das Mittel der Wahl zur Abklärung einer Peritonitis. Es liefert präzise Informationen über freie Luft (Perforation), freie Flüssigkeit, Wandverdickungen, Abszesslokalisationen und Mesenterialveränderungen.
Praktische Hinweise: Bei Verdacht auf Perforation oder komplizierte intraabdominelle Infektionen sollte ein CT in der Regel zügig erfolgen, sofern der Patient stabil ist und keine Kontraindikationen gegen Kontrastmittel vorliegen. Bei eingeschränkter Nierenfunktion ist eine Abwägung oder alternative Bildgebung notwendig.
MRT (Magnetresonanztomographie)
Die MRT bietet hervorragenden Weichteilkontrast ohne Ionisierungsstrahlung und spielt eine Rolle bei chronischen Entzündungen oder bei Kontrastmittel-Allergien. Im akuten Notfall ist die MRT jedoch oft zu zeitaufwendig und nicht immer verfügbar.
Zusammengefasst: MRT ist sinnvoll für spezielle Fragestellungen (z. B. entzündliche Darmerkrankungen, Abklärung bei jungen Patientinnen), aber nicht die Primärmodalität bei hämodynamisch instabilen Patienten.
| Verfahren | Typische Indikationen | Vorteile / Einschränkungen |
|---|---|---|
| Ultraschall | Erstbeurteilung, POCUS, Punktion | Schnell, mobil; operatorabhängig |
| CT mit Kontrast | Detaildiagnostik, Perforation, Abszess | Hohe Sensitivität; Strahlung, Kontrastrisiken |
| MRT | Chronische Entzündungen, Kontrastallergie | Keine Strahlung; zeitaufwendig, Verfügbarkeit |
Laboruntersuchungen und Entzündungsmarker
Laborwerte liefern objektive Hinweise auf das Ausmaß der Entzündungsreaktion, mögliche Komplikationen und Organbeteiligung. Sie sind neben Bildgebung und klinischer Untersuchung ein Grundpfeiler der Diagnostik.
Basislabor
- Blutbild: Eine Leukozytose ist häufig, aber nicht zwingend; bei schweren Infektionen kann auch Leukopenie auftreten.
- CRP: Ein guter Marker für Entzündungsaktivität; Verlaufskontrollen helfen, Therapieerfolg abzuschätzen.
- Procalcitonin (PCT): Besonders nützlich zur Unterscheidung bakterieller von nicht-bakteriellen Ursachen und zur Abschätzung systemischer Infektionen.
- Nieren- und Leberwerte, Elektrolyte, Gerinnung: Wichtig für Therapieplanung, Dosisanpassung von Medikamenten und OP-Entscheidungen.
Spezifische Parameter und Prognoseindikatoren
Ein erhöhter Serumlaktatwert ist ein Warnsignal: Steigender Laktat deutet auf Gewebshypoperfusion und schlechtere Prognose hin. Ebenso sind Hinweise auf Organfunktionseinschränkungen (z. B. Kreatininanstieg) mit Vorsicht zu werten — sie beeinflussen Therapieentscheidungen unmittelbar.
Serielle Kontrollen und klinischer Kontext
Laborwerte müssen immer im klinischen Kontext gesehen werden. Ein einzelner Wert sagt selten alles. Wiederholte Messungen sind oft entscheidend, um Trends zu erkennen: Bessern sich CRP und Leukozyten unter Therapie nicht, muss die Diagnose oder Therapie hinterfragt werden.
Abdomenspunktion und Probenentnahmen: Erregernachweis und Gewebediagnostik
Die direkte Untersuchung der Peritonealflüssigkeit ermöglicht zuverlässige Hinweise auf Erreger, Entzündungsgrade und biochemische Veränderungen. Gut durchgeführte Probenentnahmen erhöhen die Chance auf einen treffsicheren Erregernachweis.
Indikationen und Technik
Indiziert ist eine Parazentese bei Verdacht auf infektiöse Peritonitis, bei Spannungsaszites oder wenn Bildgebung und Klinik keinen eindeutigen Befund liefern. Die Punktion sollte unter aseptischen Bedingungen und idealerweise mit Ultraschallkontrolle erfolgen, um Verletzungen innerer Organe zu vermeiden.
Wichtig: Entnehmen Sie Proben sowohl in sterilen Behältern als auch in Blutkulturflaschen — das erhöht die Chance auf Erregeridentifikation deutlich. Vor der Punktion sind Gerinnungsparameter zu prüfen und gegebenenfalls zu korrigieren.
Untersuchungen der Peritonealflüssigkeit
- Makroskopische Beurteilung: Klar, trüb, eitrig — erste Hinweise lassen sich schon visuell gewinnen.
- Zellzahl und Differenzial: Ein hoher Anteil neutrophiler Granulozyten ist typisch für bakterielle Peritonitis. Bei Patienten mit Leberzirrhose gilt eine neutrophile Zahl >250/µl oft als diagnostisch relevant.
- Gram-Färbung und Kultur (aerob und anaerob): Vor Beginn der Antibiotikatherapie entnehmen, wenn möglich. Dies erhöht die Nachweisrate.
- Biochemische Parameter: Glukose (bei bakteriellen Infektionen häufig erniedrigt), LDH und pH-Wert helfen bei Differenzierung.
- Molekulare Diagnostik: PCR-basierte Tests (z. B. 16S rRNA) können Erreger auch dann nachweisen, wenn Kulturen negativ bleiben, z. B. nach früher Antibiotikaprotektion.
Peritonealbiopsie und Laparoskopie
Wenn Peritonealflüssigkeit und Bildgebung nicht ausreichen, kann eine Laparoskopie mit gezielter Biopsie die Diagnose sichern — etwa bei tuberkulöser Peritonitis oder malignen Erkrankungen. Histologie und spezielle Färbungen liefern oft die entscheidenden Hinweise.
Differentialdiagnosen und klinische Alarmzeichen
Peritonitis ist zwar häufig, aber nicht die einzige Ursache für akutes Abdomen. Ein geordneter Ausschluss anderer Diagnosen ist Teil der Pflicht, denn Fehlentscheidungen kosten Zeit — und Zeit ist Leben.
Wichtige Differentialdiagnosen
- Perforiertes Ulkus oder Perforation eines Darmabschnitts
- Akute Appendizitis, akute Cholezystitis
- Akute Pankreatitis
- Darmischämie mit sekundärer Peritonitis
- Mechanischer oder paralytischer Ileus
- Gynäkologische Ursachen: Adnexitis, Ovarialtorsion
- Peritonitis bei Peritonealdialyse — hier andere Erreger und Therapiepfade möglich
Klinische Alarmzeichen, die schnelles Handeln erfordern
Einige Befunde verlangen unmittelbares, oft invasives Handeln:
- Harte Abwehrspannung (Peritonismus) und Loslassschmerz: Notfallindikator für freie Peritonitis.
- Hämodynamische Instabilität: Hypotonie, Tachykardie — denken Sie an Sepsis und Schock.
- Schnell steigender Serumlaktat oder Anzeichen akuter Organfunktionsstörung.
- Nachweis von freier intraabdomineller Luft im Röntgen/CT: Meist operative Indikation.
- Bei Peritonealdialyse: Trübung der Dialysflüssigkeit, Fieber — sofortige mikrobiologische Abklärung.
Diagnostik im Notfall: Schneller Workflow von Aufnahme bis Behandlung
Effizienz ist entscheidend. Ein strukturierter Workflow reduziert Zeitverluste und verbessert Outcomes. Nachfolgend ein praktikabler und erprobter Ablauf für Notaufnahme und Intensivmedizin.
Schritt 1: Erstbeurteilung (ABC) und Monitoring
Stellen Sie die Vitalfunktionen sicher: Atemweg, Atmung, Kreislauf. Richten Sie Monitoring ein, legen Sie mindestens einen großlumigen i.v.-Zugang und entnehmen Sie Blutproben für Basislabor. Frühzeitige Volumenstabilisierung kann lebensrettend sein.
Schritt 2: Klinische Untersuchung und Anamnese
Erfragen Sie Vorgeschichte: Operationen, Peritonealdialyse, Immunsuppression, Medikamente (z. B. Steroide), Darmkrankheiten. Die körperliche Untersuchung konzentriert sich auf Abdomen und peritoneale Zeichen.
Schritt 3: Rasche Bildgebung
POCUS zur schnellen Einschätzung freier Flüssigkeit; bei stabilen Patienten so schnell wie möglich CT mit Kontrast zur Ursachenklärung. Stellen Sie sicher, dass Radiologie, Notaufnahme und Chirurgie eng kooperieren.
Schritt 4: Probenentnahme und Antibiotikagabe
Wenn möglich, entnehmen Sie Blutkulturen und Peritonealproben vor der Antibiotikagabe. Bei kritisch kranken Patienten darf die antibiotische Therapie jedoch nicht verzögert werden — beginnen Sie empirisch und passen Sie nach mikrobiologischem Befund an. Beachten Sie lokale Erregerspektren und Leitlinien.
Schritt 5: Frühzeitige chirurgische Bewertung
Bei Nachweis freier Luft, großen Abszessen oder therapierefraktärer Sepsis ist eine chirurgische Intervention oft erforderlich. Entscheiden Sie rasch über laparoskopische vs. offene Therapie, Drainage oder Resektion.
Schritt 6: Intensivmedizinische Betreuung
Bei Sepsis oder Schock gehört der Patient auf die Intensivstation: Perfusionsoptimierung, Vasopressoren, ggf. Organunterstützung und engmaschige Re-Evaluation von Diagnostik und Therapie.
Kommunikation und Dokumentation
Dokumentieren Sie Zeitpunkte (Aufnahme, Bildgebung, Erstantibiotikum, Probenentnahme). Gute Kommunikation zwischen Notaufnahme, Chirurgie, Radiologie, Intensivmedizin und Mikrobiologie verkürzt Entscheidungswege und verbessert die Versorgung.
FAQ — Häufig gestellte Fragen zu Diagnostische Verfahren und Tests bei Peritonitis
Was ist Peritonitis und wie wird sie festgestellt?
Peritonitis ist eine Entzündung des Bauchfells, die durch Perforation, Infektion oder systemische Prozesse entstehen kann. Die Diagnose basiert auf dem Zusammenspiel von klinischer Untersuchung (Peritonismus, Abwehrspannung), Laborparametern (Leukozytose, CRP, PCT, Laktat), Bildgebung (Ultraschall, CT) und mikrobiologischen Untersuchungen von Peritonealflüssigkeit. Bei unklaren Fällen kann eine Laparoskopie mit Biopsie erforderlich sein, um die Ursache zu beweisen.
Welche Tests sind am aussagekräftigsten zur Bestätigung der Peritonitis?
Kein einzelner Test reicht aus. Am aussagekräftigsten ist die Kombination aus CT-Abdomen (mit Kontrast bei stabilen Patienten), Laborwerten (CRP, PCT, Leukozyten, Laktat) und der Analyse von Peritonealflüssigkeit (Zellzahl, Gram-Färbung, Kultur, Biochemie). Wichtig ist die serielle Bewertung: Trendverläufe sind oft aussagekräftiger als Einzelwerte.
Wie schnell muss die Diagnostik erfolgen?
Die Diagnostik sollte so schnell wie möglich erfolgen — insbesondere bei Alarmzeichen (Peritonismus, hämodynamische Instabilität, freier Luft im CT). Blutkulturen und peritoniale Proben sollten idealerweise vor Antibiotikagabe entnommen werden; bei kritisch kranken Patienten darf die antibiotische Therapie jedoch nicht verzögert werden. Ein strukturierter Notfall-Workflow minimiert Verzögerungen.
Wann ist eine Abdomenspunktion notwendig und wie sicher ist sie?
Eine Parazentese ist indiziert bei Verdacht auf infektiöse Peritonitis, bei Spannungsaszites oder wenn Bildgebung und Klinik keinen eindeutigen Befund liefern. Mit Ultraschall-Unterstützung und aseptischer Technik ist die Punktion in der Regel sicher. Vorher sollten Gerinnungsparameter geprüft werden; bei Koagulopathie ist Vorsicht geboten oder eine Korrektur notwendig.
Welche Rolle spielen PCR und molekulare Verfahren?
PCR-basierte Tests, wie 16S-rRNA-Assays, sind hilfreich, wenn Kulturen negativ bleiben oder bereits Antibiotika gegeben wurden. Sie liefern schnell Hinweise auf das Erregerspektrum, ersetzen aber nicht vollständig die Kultur, da Resistenztests für die gezielte Antibiotikaanpassung weiterhin Kulturmethoden erfordern.
Wie unterscheiden sich Peritonitis bei Peritonealdialyse von anderen Formen?
Peritonitis bei Peritonealdialyse hat oft ein anderes Erregerspektrum (häufig Hautkeime wie Staphylokokken, aber auch gramnegative Erreger). Die Diagnose basiert auf trüber Dialysflüssigkeit und mikrobiologischer Untersuchung. Therapie und Leitlinien sind speziell auf Dialysepatienten abgestimmt, inklusive intraperitonealer Antibiotikagabe und möglicher temporärer Unterbrechung der Dialyse.
Welche Laborwerte deuten auf eine schwere Peritonitis oder Sepsis hin?
Warnsignale sind stark erhöhte oder stark abgefallene Leukozyten, deutlich erhöhtes CRP/PCT, ein steigender Serumlaktat sowie Anzeichen von Organversagen (z. B. steigendes Kreatinin, verschlechterte Gerinnung). Diese Parameter deuten auf systemische Beteiligung und erfordern sofortige intensivmedizinische Maßnahmen.
Wann ist eine chirurgische Intervention notwendig?
Operative Maßnahmen sind indiziert bei Perforation mit freier Luft, größeren Abszessen, Ileus mit strangulierender Komponente oder therapierefraktärer Sepsis. Die Entscheidung fällt interdisziplinär; oft ist eine rasche chirurgische Exploration (laparoskopisch oder offen) lebensrettend.
Wie lange dauert die Diagnostik und wie lange bleibt der Patient in der Regel im Krankenhaus?
Die initiale Diagnostik (Labor, Ultraschall, evtl. CT) kann innerhalb weniger Stunden erfolgen. Der Krankenhausaufenthalt variiert stark — von einigen Tagen bei unkomplizierten Fällen bis zu mehreren Wochen bei schweren Verläufen, die OP, Intensivtherapie oder multiple Interventionen benötigen. Die genaue Dauer hängt von Ursache, Komplikationen und Begleiterkrankungen ab.
Kann Peritonitis verhindert werden?
Einige Ursachen sind vermeidbar: rasche Behandlung von Magen-Darm-Erkrankungen, sichere chirurgische Techniken, sorgfältige Pflege von Dialyseshunts und -zugängen sowie Impfungen und Hygienemaßnahmen. Bei chronischen Erkrankungen wie Divertikulitis oder Leberzirrhose sind regelmäßige ärztliche Kontrollen und frühzeitige Therapie wichtig, um das Risiko einer Peritonitis zu senken.
Fazit und praktische Handlungsempfehlungen
Diagnostische Verfahren und Tests sind das Rückgrat einer schnellen und zielgerichteten Versorgung bei Peritonitis. Kurz zusammengefasst:
- Nutzen Sie POCUS für die schnelle Erstbeurteilung, CT für die umfassende Diagnostik.
- Entnehmen Sie Proben (Blutkulturen, Peritonealflüssigkeit) möglichst vor Antibiotikabeginn.
- Sequentielle Labor- und Bildverläufe helfen, Therapieerfolg oder Komplikationen frühzeitig zu erkennen.
- Bei Alarmzeichen (Peritonismus, freie Luft, hämodynamische Instabilität) frühzeitig chirurgisch intervenieren.
- Interdisziplinäre Zusammenarbeit ist entscheidend — Zeit ist bei Peritonitis ein kritischer Faktor.
Wenn Sie diese Prinzipien befolgen, erhöhen Sie die Chancen auf eine schnelle, gezielte Behandlung. Die richtige Kombination aus Diagnostische Verfahren und Tests, klinischer Einschätzung und therapeutischem Handeln entscheidet oft über Leben und Lebensqualität. Bleiben Sie wachsam, handeln Sie strukturiert — und holen Sie sich im Zweifel früh Unterstützung aus Chirurgie, Intensivmedizin und Mikrobiologie.
Dieser Beitrag ersetzt keine individuelle medizinische Beratung. Bei Verdacht auf Peritonitis sollten Sie umgehend fachärztliche Hilfe in Anspruch nehmen.